أحدث الأخبار الطبية
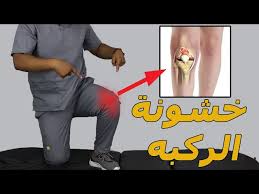
هل تشعر بألم متكرر في ركبتيك عند المشي أو صعود الدرج؟ هل أصبح تيبس الركبة صباحًا
أمرًا يوميًا يزعجك؟
قد لا يكون الأمر مجرد إرهاق… بل علامة على بداية خشونة الركبة، أحد أكثر أمراض المفاصل شيوعًا وتأثيرًا على جودة الحياة. في هذا المقال، نستعرض معًا اعراض خشونة الركبة، أسبابها، طرق علاجها طبيعيًا وطبّيًا، كيفية الوقاية منها، لتتمكن من التحكّم في حالتك والعودة لحياتك الطبيعية بكل راحة.
ما هي خشونة الركبة؟
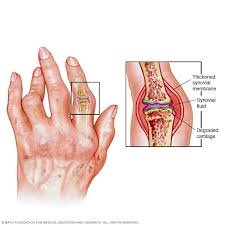
خشونة الركبة (أو ما يعرف طبيًا بـ “الفصال العظمي في الركبة” أو Knee Osteoarthritis) هي حالة تنتج عن تآكل الغضروف الذي يغطي أسطح المفصل داخل الركبة، مما يؤدي إلى احتكاك العظام ببعضها البعض، يسبب الألم والتصلب وصعوبة الحركة.
ما هي اعراض خشونة الركبة؟
تعد اعراض خشونة الركبة من المشكلات الشائعة التي تؤثر على جودة الحياة والحركة اليومية. تبدأ الأعراض تدريجيًا وتزداد سوءًا مع مرور الوقت إذا لم يتم التعامل معها بشكل صحيح. من أبرز اعراض خشونة الركبة:
- ألم مستمر أو متقطع في مفصل الركبة، خاصة عند المشي أو صعود السلالم.
- تيبس المفصل، خاصة في الصباح أو بعد فترات الجلوس الطويلة، ويُعد هذا من أهم اعراض خشونة الركبة التي يشعر بها المريض يوميًا.
- سماع صوت طقطقة أو احتكاك أثناء تحريك الركبة، نتيجة تآكل الغضروف.
- تورم خفيف حول الركبة، وقد يزداد بعد النشاط البدني.
- ضعف في العضلات المحيطة بالركبة، مما يؤدي إلى شعور بعدم الثبات.
مع تقدم الحالة، قد تصبح اعراض خشونة الركبة أكثر حدة وتعيق أداء الأنشطة اليومية مثل المشي أو الجلوس.
ما هي اسباب خشونة الركبة؟
تتعدد اسباب خشونة الركبة وتختلف من شخص لآخر، لكنها غالبًا ما ترتبط بعوامل تؤثر على المفصل مع مرور الوقت. من أبرز اسباب خشونة الركبة:
- التقدم في العمر: مع التقدم في السن، تقل مرونة الغضاريف ويبدأ التآكل، وهو من أكثر اسباب خشونة الركبة شيوعًا.
- زيادة الوزن: الوزن الزائد يشكل ضغطًا كبيرًا على مفصل الركبة، مما يسرع من تآكل الغضروف.
- الإجهاد المتكرر للمفصل: مثل الوقوف لفترات طويلة أو ممارسة رياضات عنيفة، ويُعد من اسباب خشونة الركبة التي تصيب صغار السن أيضًا.
- إصابات سابقة في الركبة: كتمزق الأربطة أو الكسور، والتي تُعد من اسباب خشونة الركبة الناتجة عن الحوادث أو الإصابات الرياضية.
- العوامل الوراثية: وجود تاريخ عائلي من الإصابة قد يزيد من احتمال التعرض للخشونة.
- أمراض المفاصل: مثل التهاب المفاصل الروماتويدي أو النقرس، وهي من اسباب خشونة الركبة المرتبطة بأمراض مزمنة.
طرق علاج خشونة الركبة طبيعيًا:
يعتمد الكثيرون على علاج خشونة الركبة بطرق طبيعية لتقليل الألم وتحسين الحركة دون اللجوء إلى الأدوية أو الجراحة. ومن أبرز أساليب علاج خشونة الركبة طبيعيًا:
- ممارسة التمارين البسيطة: مثل تمارين تقوية عضلات الفخذ، حيث تساعد في دعم المفصل وتخفيف الضغط عليه، وتُعتبر من أهم طرق علاج خشونة الركبة في المنزل.
- كمادات دافئة أو باردة: تساعد في تقليل التورم وتخفيف الألم، وتُستخدم بشكل متكرر ضمن خطة علاج خشونة الركبة الطبيعي.
- فقدان الوزن الزائد: تقليل الوزن له تأثير مباشر على تقليل الضغط على المفصل، وهو خطوة فعالة في علاج خشونة الركبة بشكل دائم.
- التدليك بزيوت طبيعية: مثل زيت الزيتون أو زيت النعناع، مما يخفف التصلب ويساهم في علاج خشونة الركبة وتحسين الدورة الدموية.
- تناول مكملات غذائية طبيعية: مثل الجلوكوزامين وأوميغا 3، والتي تدعم صحة المفاصل وتدخل في العديد من أنظمة علاج خشونة الركبة الطبيعية.
طرق علاج خشونة الركبة طبيًا:
يعد علاج خشونة الركبة طبيًا الخيار الأمثل للحالات المتوسطة والمتقدمة التي لا تستجيب للعلاجات الطبيعية. يشمل علاج خشونة الركبة مجموعة من الأساليب الطبية التي تهدف إلى تقليل الألم وتحسين وظيفة المفصل، ومنها:
- الأدوية المسكنة ومضادات الالتهاب: مثل الباراسيتامول أو الإيبوبروفين، وتُستخدم في علاج خشونة الركبة لتخفيف الأعراض الحادة.
- الحقن الموضعية: مثل حقن الكورتيزون أو البلازما الغنية بالصفائح الدموية (PRP)، وهي من الخيارات الشائعة في علاج خشونة الركبة غير الجراحي.
- العلاج الطبيعي تحت إشراف طبيب: ويتضمن تمارين علاجية، وتقنيات مثل الموجات فوق الصوتية أو التحفيز الكهربائي، وهي فعالة ضمن خطة علاج خشونة الركبة.
- الوسائل المساعدة: مثل استخدام الدعامات الطبية أو العكازات لتقليل الضغط على المفصل، وهي جزء من علاج خشونة الركبة في المراحل المتقدمة.
- الجراحة: في بعض الحالات، قد يوصى باستبدال جزئي أو كلي للركبة كحل نهائي ضمن علاج خشونة الركبة الجراحي إذا فشلت كل الوسائل الأخرى.
طرق الوقاية من خشونة الركبة
الوقاية دائمًا خير من العلاج، ويمكن تقليل خطر الإصابة أو تأخر تطور الحالة باتباع بعض العادات الصحية. إليك أبرز طرق الوقاية من خشونة الركبة:
- الحفاظ على وزن صحي: من أهم طرق الوقاية، حيث أن كل زيادة في الوزن تضغط على مفصل الركبة وتسرّع من تآكل الغضروف.
- ممارسة التمارين بانتظام: خصوصًا التمارين التي تقوي عضلات الفخذ والساق وتحسن التوازن، مثل المشي والسباحة.
- تجنب الإجهاد المفرط للركبة: عبر استخدام الوضعيات الصحيحة أثناء الجلوس أو حمل الأوزان، وتجنّب الوقوف لفترات طويلة دون راحة.
- ارتداء أحذية مريحة: تجنب الكعب العالي أو الأحذية القاسية التي تجهد الركبة.
- الاهتمام بعلاج أي إصابة في الركبة مبكرًا: لتفادي المضاعفات التي قد تؤدي إلى الخشونة لاحقًا.
متى يجب زيارة الطبيب لعلاج خشونة الركبة؟
رغم أن بعض حالات خشونة الركبة يمكن التعامل معها منزليًا في المراحل المبكرة، إلا أن هناك علامات تنذر بضرورة زيارة الطبيب المختص فورًا. من أبرز الحالات التي تستدعي التوجه للعلاج الطبي:
- ألم مستمر لا يتحسّن بالراحة أو المسكنات.
- صعوبة واضحة في المشي أو صعود السلالم.
- تورم متكرر في الركبة أو تصلب شديد في الصباح.
- انعدام التوازن أو الشعور بأن الركبة “تخونك”.
- سماع صوت احتكاك مؤلم أو طقطقة متكررة.
- فشل الطرق الطبيعية أو المنزلية في تخفيف الأعراض.
كلما كان التشخيص مبكرًا، زادت فرص التحكم في الحالة وتفادي تفاقمها. لذلك، لا تُهمِل الأعراض واطلب الاستشارة الطبية في الوقت المناسب.
أخطاء شائعة في التعامل مع خشونة الركبة:
يقع الكثير من المرضى في أخطاء تزيد من سوء حالة خشونة الركبة دون قصد، سواء بسبب معلومات خاطئة أو ممارسات يومية غير مناسبة. إليك أبرز الأخطاء الشائعة في علاج خشونة الركبة والتي يجب تجنبها:
- الراحة المفرطة: التوقف التام عن الحركة يضعف عضلات الفخذ والساق، ما يزيد من الضغط على المفصل ويزيد الأعراض سوءًا.
- الاعتماد الزائد على المسكنات: استخدام الأدوية لفترات طويلة دون إشراف طبي قد يُخفي الألم دون معالجة السبب الحقيقي، وقد يسبب مضاعفات على الكلى أو المعدة.
- ممارسة تمارين غير مناسبة: مثل القفز أو الركض، والتي قد تؤدي إلى تدهور المفصل بدلاً من تحسينه.
- إهمال فقدان الوزن: من أكثر العوامل التي تعيق تحسن الحالة هي عدم تقليل الوزن الزائد، الذي يُشكل عبئًا إضافيًا على الركبة.
- عدم مراجعة طبيب مختص: الكثيرون يكتفون بالعلاجات المنزلية دون تشخيص دقيق، مما يؤخر العلاج المناسب ويزيد من تدهور الغضروف.
تجنّب هذه الأخطاء يساهم في تحسين نتائج علاج خشونة الركبة وتسريع الاستجابة للعلاج.
صحتك تبدأ من خطوة وعي، وأي تأخير في التعامل مع خشونة الركبة قد يؤدي إلى مضاعفات تؤثر على حركتك واستقلاليتك. لا تنتظر حتى يشتد الألم أو تتفاقم الحالة!
ابدأ الآن بخطوة ذكية عبر التواصل مع تطبيق Hospital MS، التطبيق الطبي الأول في مصر الذي يساعد المستشفيات والمرضى في الوصول إلى أفضل الأطباء المتخصصين في علاج أمراض المفاصل، بما في ذلك خشونة الركبة.
والأهم؟ يمكنك طلب زيارة منزلية من طبيب مختص لتقييم حالتك دون الحاجة للانتقال أو الانتظار، مما يوفر لك راحة وأمانًا أكبر.
هل شعرت يومًا بتيبّس في مفاصلك عند الاستيقاظ؟ أو ألم مزمن يجعل الأنشطة اليومية البسيطة أمرًا صعبًا؟ هذه ليست مجرد علامات تقدم في العمر، بل قد تكون مؤشراً على التهاب المفاصل الروماتويدي، أحد أكثر الأمراض المناعية شيوعًا وتأثيرًا على جودة حياة المريض. في هذا المقال، سنأخذك في رحلة معرفية شاملة لفهم ما هو التهاب المفاصل الروماتويدي، وما هي أسبابه، أعراضه، وطرق الوقاية والعلاج منه، لتتمكن من اكتشافه مبكرًا والتعامل معه بفعالية.
ما هو التهاب المفاصل الروماتويدي؟
التهاب المفاصل الروماتويدي هو مرض مناعي مزمن يحدث عندما يهاجم جهاز المناعة الأنسجة السليمة في المفاصل، مما يؤدي إلى التهاب وألم وتورم، وقد يتطور بمرور الوقت إلى تآكل الغضاريف والعظام.
بعكس خشونة المفاصل الناتجة عن التآكل الطبيعي، فإن التهاب المفاصل الروماتويدي لا يقتصر على المفصل فقط، بل يمكن أن يؤثر على أعضاء أخرى مثل الجلد، العينين، القلب، والرئتين.
يُصنّف التهاب المفاصل الروماتويدي ضمن أمراض المناعة الذاتية، ويصيب النساء أكثر من الرجال، وغالبًا ما يظهر بين سن 30 إلى 60 عامًا، وقد يظهر في أعمار أصغر لدى بعض الحالات.
ما هي اعراض التهاب المفاصل؟
فهم اعراض التهاب المفاصل ضروري للكشف المبكر وبدء العلاج في الوقت المناسب. تختلف شدة الأعراض من شخص لآخر، وقد تظهر بشكل تدريجي أو مفاجئ. من أبرز اعراض التهاب المفاصل الروماتويدي ما يلي:
- ألم المفاصل: خاصة في اليدين، الرسغين، الكتفين، الركبتين، والقدمين.
- تيبس المفاصل: خصوصًا في الصباح أو بعد فترات من الراحة، وهو من أبرز اعراض التهاب المفاصل.
- تورم المفاصل: نتيجة تراكم السوائل والتهاب الغشاء المفصلي.
- ارتفاع طفيف في درجة الحرارة والشعور بالتعب العام.
- فقدان الشهية وفقدان الوزن غير المبرر.
- العقيدات الروماتويدية: كتل صغيرة تحت الجلد.
- تقييد في الحركة وصعوبة في أداء الأنشطة اليومية.
كل هذه اعراض التهاب المفاصل تتطلب مراقبة دقيقة، خصوصًا عند استمرارها لأسابيع أو تكرارها بشكل مزمن.
ما هي اسباب التهاب المفاصل؟
رغم أن السبب الدقيق لا يزال غير معروف، إلا أن العلماء حددوا عدة عوامل تسهم في تطور اسباب التهاب المفاصل الروماتويدي، ومن أبرز هذه الأسباب:
- الوراثة: تلعب الجينات دورًا مهمًا، فوجود تاريخ عائلي يزيد من خطر الإصابة.
- العوامل البيئية: مثل التدخين والتعرض لمواد ملوثة قد تكون من أهم اسباب التهاب المفاصل.
- الهرمونات: يُعتقد أن التغيرات الهرمونية، خاصة لدى النساء، تلعب دورًا في تطور المرض.
- العدوى الفيروسية أو البكتيرية: قد تؤدي إلى تحفيز غير طبيعي للجهاز المناعي.
- ضعف الجهاز المناعي: حين يبدأ بمهاجمة أنسجة الجسم نفسه بدلًا من الدفاع عنه.
فهم اسباب التهاب المفاصل يمكن أن يساعد في اتخاذ خطوات وقائية فعالة، خاصة لدى الأشخاص الأكثر عرضة.
ما هي طرق علاج التهاب المفاصل؟
يعتمد علاج التهاب المفاصل على السيطرة على الأعراض، ومنع تطور المضاعفات، وتحسين جودة الحياة. تشمل خيارات علاج التهاب المفاصل ما يلي:
1. العلاج الدوائي:
- مضادات الالتهاب غير الستيرويدية (NSAIDs): لتقليل الألم والالتهاب.
- أدوية تعديل المرض (DMARDs): مثل الميثوتريكسات، تبطئ من تقدم المرض.
- العلاجات البيولوجية: تستهدف مكونات معينة من الجهاز المناعي.
- الستيرويدات: تُستخدم لفترات قصيرة لتقليل الالتهاب الحاد.
2. العلاج الطبيعي والتأهيلي:
- تمارين لتقوية العضلات المحيطة بالمفصل.
- تقنيات العلاج الحراري والتحفيز الكهربائي.
- استخدام أجهزة مساعدة للحركة.
3. التغذية ونمط الحياة:
- اتباع نظام غذائي غني بالأوميغا 3 ومضادات الأكسدة.
- تقليل الأطعمة التي تسبب الالتهاب مثل السكر والدهون المشبعة.
- فقدان الوزن الزائد لتقليل الضغط على المفاصل.
4. الجراحة (في الحالات المتقدمة):
- استبدال المفصل التالف.
- إزالة الأنسجة الملتهبة أو تعديل وضع المفصل.
يجب أن يتم علاج التهاب المفاصل تحت إشراف طبي مستمر لتعديل الخطة العلاجية حسب استجابة المريض.
ما هي طرق الوقاية من التهاب المفاصل الروماتويدي؟
الوقاية من المرض ليست مضمونة بنسبة 100%، لكن هناك عادات صحية قد تقلل من احتمالية الإصابة أو تساعد على تأخير ظهور الأعراض:
- التوقف عن التدخين.
- الحفاظ على وزن صحي.
- الابتعاد عن الضغوط النفسية المزمنة.
- ممارسة الرياضة بانتظام لتقوية المفاصل.
- تناول طعام صحي متوازن يدعم الجهاز المناعي.
متى يجب زيارة الطبيب؟
ينصح بزيارة الطبيب فورًا في الحالات التالية:
- استمرار ألم المفاصل أكثر من أسبوعين.
- صعوبة في تحريك المفاصل أو أداء المهام اليومية.
- ظهور تورم مفاجئ في مفصل أو أكثر.
- التعب المزمن أو فقدان الوزن غير المبرر.
التشخيص المبكر هو المفتاح لمنع تدهور الحالة، وكل تأخير في التشخيص يزيد من خطر تلف المفاصل بشكل دائم.
التهاب المفاصل الروماتويدي ليس مرضًا بسيطًا يمكن تجاهله، بل حالة تستدعي التعامل الجاد والسريع. لا تنتظر حتى يصبح الألم لا يُحتمل، فكل يوم تأخير قد يعني ضررًا دائمًا للمفاصل.
الحل بين يديك! من خلال تطبيق Hospital MS، التطبيق الأول في مصر الذي يساعد المستشفيات في توفير أفضل رعاية طبية لمرضاها من خلال ربطهم بأكثر الأطباء كفاءة واحترافية في مجال أمراض المفاصل والمناعة.
والأفضل من ذلك؟ تتوفر زيارات منزلية من أطباء متخصصين لتقييم حالتك ومتابعة علاجك من منزلك، دون عناء التنقل أو الانتظار.
هل تعاني من ألم مزمن في الركبة أو الكتف؟ هل جربت أدوية متعددة دون فائدة واضحة؟
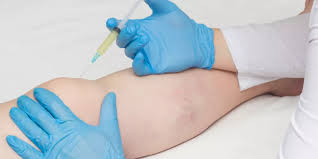
قد تكون التقنية الحديثة المعروفة باسم حقن البلازما للمفاصل هي الحل الآمن والطبيعي الذي تبحث عنه. هذه الطريقة تعتمد على استخدام دمك لعلاجك، دون مواد كيميائية أو جراحات معقدة. في هذا المقال الشامل، سنتعرف على ما هي حقن البلازما للمفاصل، فوائدها، طريقة إجرائها، أضرارها، تكلفتها، لتكون على دراية تامة قبل اتخاذ القرار بالعلاج.
ما هي حقن البلازما للمفاصل؟
حقن البلازما للمفاصل هي تقنية علاجية تعتمد على استخراج البلازما الغنية بالصفائح الدموية (PRP) من دم المريض نفسه، ثم حقنها مباشرة في المفصل المصاب.
تعمل هذه البلازما على تحفيز تجديد الخلايا وتخفيف الالتهاب، مما يساعد في تخفيف الألم وتحسين حركة المفصل بشكل طبيعي دون تدخل جراحي.
تستخدم حقن البلازما للمفاصل في حالات مثل خشونة الركبة، إصابات الغضاريف، التهاب الأوتار، وحتى بعض حالات تمزق الأربطة.
ما هي طريقة إجراء حقن البلازما للمفاصل؟
تتم طريقة حقن البلازما للمفاصل ضمن عيادة طبية متخصصة وتستغرق حوالي 30 إلى 60 دقيقة فقط. الخطوات تشمل:
- سحب عينة دم صغيرة من المريض.
- وضع العينة في جهاز طرد مركزي لفصل البلازما الغنية بالصفائح الدموية.
- تنقية البلازما وتجهيزها للحقن.
- تعقيم منطقة المفصل المستهدف.
- حقن البلازما مباشرة في المفصل المصاب باستخدام إبرة دقيقة، أحيانًا بمساعدة الموجات فوق الصوتية لتحديد المكان بدقة.
تكرر حقن البلازما للمفاصل عادة على جلسات متتالية (2–3 جلسات) حسب حالة المريض واستجابة الجسم.
ماذا عن فوائد حقن البلازما للمفاصل
العديد من المرضى لاحظوا تحسنًا ملحوظًا بعد الخضوع لـ حقن البلازما للمفاصل. من أهم فوائد حقن البلازما للمفاصل:
- تخفيف الألم الناتج عن خشونة المفاصل أو الإصابات.
- تقليل الالتهاب وتحسين قدرة المفصل على الحركة.
- تسريع شفاء الأنسجة التالفة والغضاريف.
- علاج طبيعي وآمن لأنه يتم باستخدام دم المريض نفسه، مما يقلل من خطر الحساسية.
- لا يحتاج إلى تدخل جراحي أو فترة نقاهة طويلة.
- يمكن تكرار الجلسات بدون آثار جانبية خطيرة.
بفضل هذه الفوائد، أصبحت حقن البلازما للمفاصل خيارًا مفضلًا للرياضيين وكبار السن على حدٍ سواء.
من هم الأشخاص الذين يحتاجون إلى حقن البلازما للمفاصل؟
تعد حقن البلازما للمفاصل مناسبة لعدد واسع من الحالات، خصوصًا إذا كانت في مراحلها الأولى أو المتوسطة. الأشخاص الذين يُنصح لهم بهذا العلاج يشملون:
- من يعانون من خشونة المفاصل، خاصة في الركبة أو الكتف.
- المرضى الذين لم يستفيدوا من العلاجات الدوائية التقليدية.
- الرياضيين المصابين بتمزقات أو التهابات أوتار.
- الأشخاص الذين يفضلون علاجًا غير جراحي وآمن.
- من لديهم قيود في الحركة بسبب الألم أو الالتهاب.
- مرضى تمزق أربطة أو مشاكل في الغضروف المفصلي.
لكن يجب أن يتم تقييم كل حالة من قبل طبيب مختص قبل تحديد إذا كانت حقن البلازما للمفاصل مناسبة لها.
ما هي أضرار حقن البلازما للمفاصل؟
رغم أن حقن البلازما للمفاصل تُعتبر آمنة عمومًا لأنها تُستخلص من جسم المريض نفسه، إلا أن هناك بعض أضرار حقن البلازما للمفاصل المحتملة التي يجب أخذها في الاعتبار:
- ألم أو تورم خفيف في موقع الحقن يدوم ليوم أو يومين.
- احمرار أو كدمة مكان الإبرة، وغالبًا تزول بسرعة.
- احتمال حدوث عدوى نادرة إذا لم يتم التعقيم الجيد.
- عدم حصول بعض المرضى على النتيجة المتوقعة من أول جلسة.
- في حالات نادرة: قد يشعر المريض بتصلب مؤقت في المفصل.
من المهم دائمًا أن تتم حقن البلازما للمفاصل تحت إشراف طبيب متخصص وداخل مركز معتمد لضمان السلامة وتجنّب المضاعفات.
ما هو سعر حقن البلازما للمفاصل؟
يتفاوت سعر حقن البلازما للمفاصل حسب عدة عوامل منها:
- المدينة أو الدولة التي يتم فيها الإجراء.
- خبرة الطبيب ومؤهلاته.
عدد الجلسات المطلوبة. - نوع الجهاز المستخدم لفصل البلازما.
متى يجب زيارة الطبيب؟
إذا كنت تعاني من ألم مفصلي مزمن، أو خشونة لا تستجيب للأدوية، أو كنت رياضيًا تعرضت لإصابة متكررة، فقد تكون حقن البلازما للمفاصل خيارك الأمثل.
تواصل مع طبيبك فورًا في الحالات التالية:
- استمرار ألم المفصل رغم العلاج.
- صعوبة في الحركة أو أداء الأنشطة اليومية.
- تورم مستمر أو تيبس في المفصل.
- رغبتك في تجنب الجراحة والبحث عن بديل طبيعي وآمن.
لقد أصبحت حقن البلازما للمفاصل من أكثر العلاجات تقدمًا وأمانًا في مجال أمراض المفاصل والعظام. ومع تزايد نجاح الحالات، فإن التأخر في اللجوء إليها قد يعني استمرار المعاناة دون داعٍ.
لا تنتظر! عبر تطبيق Hospital MS، التطبيق الطبي الأول في مصر، يمكنك الآن الوصول إلى أفضل الأطباء المتخصصين في علاج المفاصل وإجراء حقن البلازما للمفاصل بأمان واحترافية.
والأروع؟ يوفر لك التطبيق خدمة الزيارات المنزلية، حيث يمكن للطبيب أن يأتي إليك ويجري التقييم الأولي من راحة منزلك.
هل تعاني من ألم أسفل الظهر لا يزول؟ هل يعيقك الانزلاق الغضروفي عن ممارسة حياتك الطبيعية؟
إذا كنت تبحث عن علاج فعال دون الخضوع لعملية جراحية تقليدية، فقد تكون عملية الديسك بالمنظار هي الخيار المناسب لك. هذه التقنية الحديثة تعد من أقل الحلول تدخلاً لعلاج مشاكل الديسك، تمنح المريض نتائج ممتازة بأقل فترة نقاهة.
في هذا المقال، نستعرض سويًا طريقة إجراء عملية الديسك بالمنظار، نسبة نجاحها، التكلفة، وهل هي خطيرة، مع أهم النصائح بعدها.
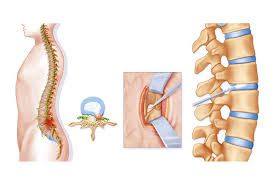
ما هي عملية الديسك بالمنظار؟
عملية الديسك بالمنظار هي إجراء جراحي بسيط يُستخدم لعلاج الانزلاق الغضروفي أو ديسك الظهر باستخدام أنبوب رفيع مزود بكاميرا (المنظار)، دون الحاجة إلى فتح جراحي كبير.
يتم إدخال المنظار من خلال شق صغير جدًا، ويتم من خلاله إزالة الجزء المنزلق من الغضروف الذي يضغط على الأعصاب. تتم عملية الديسك بالمنظار عادةً تحت التخدير الموضعي، ويستطيع المريض الخروج من المستشفى خلال نفس اليوم أو في اليوم التالي.
من يحتاج إلى عملية الديسك بالمنظار؟
لا ينصح بإجراء عملية الديسك بالمنظار لكل من يشعر بألم في الظهر، بل يتم تحديد الحاجة بناءً على الحالة. الأشخاص الذين قد يحتاجون إلى العملية هم:
- مرضى الانزلاق الغضروفي الذين لم يستجيبوا للعلاج التحفظي.
- من يعانون من ضغط واضح على الأعصاب، مما يسبب خدر أو ضعف في الساق أو الذراع.
- حالات الألم المزمن المستمر أكثر من 6 أسابيع.
- المرضى الذين يرغبون في حل سريع وغير تقليدي مع فترة تعافٍ قصيرة.
تعد عملية الديسك بالمنظار الخيار الأمثل لمن يبحث عن فعالية دون مضاعفات الجراحة التقليدية.
ما هي طريقة إجراء عملية الديسك بالمنظار؟
تتم عملية الديسك بالمنظار وفق الخطوات التالية:
- تخدير المريض (موضعي أو عام حسب الحالة).
- عمل شق صغير (أقل من 1 سم) في الظهر.
- إدخال أنبوب المنظار الذي يحتوي على كاميرا وأدوات جراحية دقيقة.
- تحديد موقع الانزلاق الغضروفي بدقة من خلال الشاشة.
- إزالة الجزء الضاغط من الغضروف دون التأثير على باقي الفقرات.
- سحب المنظار وإغلاق الجرح بشريط طبي أو غرزة صغيرة.
تستغرق العملية عادة من 30 إلى 60 دقيقة، ويستطيع المريض المشي في نفس اليوم.
ما عليك معرفته حول نصائح بعد عملية الديسك:
الالتزام بـ نصائح بعد عملية الديسك هو مفتاح نجاح التعافي وتفادي تكرار الإصابة. ومن أهم هذه النصائح:
- تجنب حمل الأوزان أو الانحناء لمدة أسبوعين إلى 4 أسابيع.
- الراحة لمدة قصيرة فقط ثم البدء بالحركة المعتدلة.
- المشي يوميًا لفترات قصيرة لتقوية عضلات الظهر.
- الالتزام بالعلاج الطبيعي الموصى به من الطبيب
- عدم الجلوس لفترات طويلة دون تغيير الوضعية.
- النوم على فراش طبي وعدم استخدام وسائد عالية.
- متابعة دورية مع الطبيب لتقييم تحسّن الحالة.
الاهتمام بهذه النصائح بعد عملية الديسك يسرّع الشفاء ويقلل فرص العودة للألم.
كم نسبة نجاح عملية الديسك؟
واحدة من أكثر الأسئلة شيوعًا هي: كم نسبة نجاح عملية الديسك؟
الإجابة تعتمد على عوامل كثيرة، لكن بشكل عام، فإن نسبة نجاح عملية الديسك بالمنظار تتراوح بين 85% إلى 95%، وهي نسبة ممتازة مقارنة بالعمليات الجراحية المفتوحة.
تشير الدراسات إلى أن المرضى يشعرون بتحسّن ملحوظ في الألم والحركة خلال أول أسبوعين بعد العملية.
لكن يُشترط للنجاح الالتزام بالخطة العلاجية واتباع النصائح بعد عملية الديسك بدقة.
هل عملية الديسك خطيرة؟
يخشى البعض من كلمة “عملية”، ويتساءلون: هل عملية الديسك خطيرة؟
في الحقيقة، فإن عملية الديسك بالمنظار من أقل الإجراءات خطورة، وذلك لأنها:
- لا تتطلب فتح جراحي كبير.
- تتم تحت تخدير موضعي في أغلب الحالات.
- تقل فيها احتمالية العدوى أو النزيف.
- لا تتسبب في تضرر الفقرات أو العضلات المحيطة.
لكن تبقى هناك بعض المخاطر النادرة مثل:
- عودة الانزلاق في حالات معينة.
- احتمال تهيّج العصب.
- الألم المؤقت بعد العملية.
إجمالًا، فإن عملية الديسك ليست خطيرة إذا أجراها طبيب متخصص وتم الالتزام بالإجراءات بعد العملية.
ما هي عوامل تحديد تكلفة عملية الديسك بالليزر؟
يتفاوت تكلفة عملية الديسك بالليزر بناءً على عدة عوامل رئيسية:
- خبرة الطبيب الجراح ومؤهلاته.
- نوع المستشفى أو المركز الطبي (حكومي – خاص – دولي).
- الفحوصات والأشعة التشخيصية المسبقة.
- نوع التقنية المستخدمة (منظار فقط أم ليزر مع منظار).
- هل تشمل التكلفة جلسات التأهيل والعلاج الطبيعي بعد العملية؟
لم تعد آلام الظهر عذرًا لتعطيل حياتك، ومع تطور الطب، أصبح الحل أقرب وأسهل.
عملية الديسك بالمنظار تمثل نقلة نوعية في علاج مشاكل الانزلاق الغضروفي بأقل تدخل وأعلى نتائج.
لا تؤجل زيارتك للطبيب. إذا كنت تعاني من ألم مزمن أو أعراض انزلاق غضروفي، فإن التشخيص المبكر هو طريقك للراحة.
وحتى لا تحتار في اختيار الطبيب المناسب، يمكنك الآن الاعتماد على تطبيق Hospital MS، التطبيق الطبي الأول في مصر الذي يساعدك في العثور على أمهر الأطباء في علاج العمود الفقري والمفاصل، ويسهل الوصول إلى أفضل مستشفى بناءً على تقييمات حقيقية.
في بداية الحياة الزوجية، يخطط العديد من الأزواج لتأجيل الحمل لبعض الوقت، إما لأسباب صحية، أو اجتماعية، أو نفسية، أو حتى لضمان الاستقرار الأسري أولاً. وهنا تبرز أهمية معرفة طرق منع الحمل في بداية الزواج واختيار الوسيلة الأنسب لكل حالة.
لذلك تبقى معرفة ماهي افضل طرق منع الحمل ضرورة لا غنى عنها. من بين هذه الوسائل الحديثة والفعالة، ظهرت شريحة منع الحمل كخيار عملي ومريح للكثير من النساء، لكن يبقى السؤال: ما هي أنواع شريحة منع الحمل؟ ومتى تركب شريحة منع الحمل لضمان فعاليتها القصوى؟
في هذا المقال، نأخذك في جولة مفصلة للإجابة على هذه الأسئلة من خلال الفقرات الغنية بالمعلومات الطبية المعتمدة.
ما هي طرق منع الحمل في بداية الزواج؟
طرق منع الحمل في بداية الزواج متعددة، وتختلف فعاليتها حسب طبيعة جسم المرأة، ومدى التزام الزوجين باستخدام الوسيلة، والرغبة في تأجيل الحمل لفترة قصيرة أو طويلة.
أشهر طرق منع الحمل في بداية الزواج:
-
الواقي الذكري أو الأنثوي
من أبسط وأسهل طرق منع الحمل في بداية الزواج، كما أنه يحمي من الأمراض المنقولة جنسيًا.
-
حبوب منع الحمل اليومية
فعالة جدًا عند الاستخدام الصحيح، لكنها تتطلب التزامًا يوميًا في نفس الوقت.
-
طريقة العزل أو القذف الخارجي
لا تتطلب أدوات أو أدوية، لكنها ليست مضمونة تمامًا، تعد من الطرق المؤقتة في منع الحمل في بداية الزواج.
-
الطريقة الحسابية (أيام التبويض)
تعتمد على تتبع الدورة الشهرية، هي مناسبة فقط للنساء ذوات الدورة المنتظمة.
-
اللولب (IUD)
يكن استخدامه في بداية الزواج إذا كانت المرأة لا ترغب في الحمل لمدة طويلة.
-
شريحة منع الحمل
من الوسائل الهرمونية الحديثة، سنوضحها بالتفصيل لاحقًا.
اختيار الطريقة الأنسب يعتمد على استشارة الطبيب وتقييم الحالة الصحية. فليس كل ما يصلح لصديقة أو قريبة يناسب الجميع.
ما هي افضل طرق منع الحمل؟
السؤال الشائع عند كثير من النساء هو: ماهي افضل طرق منع الحمل؟ والإجابة ليست واحدة للجميع، بل تعتمد على عدة عوامل.
لتحديد ماهي افضل طرق منع الحمل، يجب النظر إلى:
- مدة التأجيل المطلوبة: هل الزوجان يريدان تأجيل الحمل لأشهر فقط أم لسنوات؟
- الراحة والالتزام: هل تفضل المرأة وسيلة لا تحتاج إلى تذكّر يومي؟
- الحالة الصحية: هل هناك أمراض مزمنة أو تحسس من الهرمونات؟
- التكلفة والسهولة: هل يمكن تحمّل كلفة الوسيلة؟ هل يمكن تركيبها بسهولة؟
وفقًا للأطباء، ماهي افضل طرق منع الحمل في الحالات التالية:
- للتأجيل القصير: الواقي، الحبوب، أو طريقة العزل.
- للتأجيل المتوسط إلى الطويل: اللولب أو شريحة منع الحمل.
- للنساء اللاتي لا يرغبن بتغيير الهرمونات: اللولب النحاسي أو الطرق الطبيعية.
- للنساء كثيري الانشغال أو النسيان: شريحة منع الحمل هي واحدة من افضل طرق منع الحمل في هذه الحالة.
من هنا نرى أن السؤال ماهي افضل طرق منع الحمل لا يُجاب عليه نظريًا فقط، بل يتطلب تقييمًا عمليًا مع الطبيب المختص.
الفقرة 3: أنواع شريحة منع الحمل
تُعد شريحة منع الحمل من الوسائل الفعالة وطويلة الأمد التي تلجأ إليها الكثير من النساء في الآونة الأخيرة، خصوصًا مع نمط الحياة السريع الذي يجعل الالتزام بالحبة اليومية أمرًا صعبًا.
إليك أنواع شريحة منع الحمل الأكثر استخدامًا:
-
شريحة تحتوي على هرمون البروجستيرون فقط
تعمل على منع التبويض وتكثيف مخاط عنق الرحم، مما يمنع وصول الحيوانات المنوية للبويضة.
-
شريحة متعددة الهرمونات (أقل شيوعًا)
قد تحتوي على مزيج من البروجستيرون والأستروجين، لكنها نادرة الاستخدام بسبب الأعراض الجانبية.
-
شريحة فعالة لـ 3 سنوات (مثل Nexplanon)
هي الأشهر، تزرع تحت الجلد في الذراع، تعد من أكثر أنواع شريحة منع الحمل فعالية وسهولة في الاستخدام.
-
شريحة فعالة لـ 5 سنوات
تستخدم في بعض الدول وتحتوي على هرمونات بنسب أقل.
عند مقارنة أنواع شريحة منع الحمل، نجد أن جميعها تعمل بطريقة مشابهة، لكن تختلف في المدة والجرعة، ويختار الطبيب الأنسب حسب الحالة.
متى تركب شريحة منع الحمل؟
من أكثر الأسئلة التي تتكرر لدى النساء عند التفكير في هذه الوسيلة: متى تركب شريحة منع الحمل؟
وتكمن أهمية التوقيت في ضمان فعالية الشريحة منذ اليوم الأول أو خلال فترة قصيرة بعد التركيب.
إذًا، متى تركب شريحة منع الحمل بالضبط؟
- أثناء الأيام الخمسة الأولى من الدورة الشهرية: يعتبر هذا التوقيت المثالي، حيث تبدأ الشريحة بالعمل فورًا ولا حاجة لوسيلة إضافية.
- بعد الولادة: يمكن تركيبها بعد 6 أسابيع من الولادة الطبيعية أو القيصرية.
- بعد الإجهاض المبكر: في حال الإجهاض خلال أول 7 أسابيع، يمكن تركيبها فورًا.
- في أي وقت آخر من الدورة: يمكن تركيبها في أي يوم، بشرط استخدام وسيلة إضافية (مثل الواقي) لمدة 7 أيام.
إذن، معرفة متى تركب شريحة منع الحمل يساعد المرأة في تنظيم الحمل بدقة ودون قلق من فشل الوسيلة.
🔹 الفقرة 5: مميزات وعيوب شريحة منع الحمل
مثل أي وسيلة طبية، فإن شريحة منع الحمل لها مميزاتها وعيوبها، ويجب على المرأة معرفتها قبل اتخاذ القرار.
المميزات:
- فعالة بنسبة تزيد عن 99%.
- لا تتطلب تذكّر يومي.
- تستمر فعاليتها لسنوات (3 إلى 5 سنوات حسب النوع).
- لا تؤثر على الخصوبة بعد الإزالة.
- مناسبة للنساء المرضعات.
- لا تحتوي على الإستروجين، مما يقلل من خطر بعض المضاعفات.
العيوب:
- قد تسبب تغيرًا في نمط الدورة الشهرية (قلة أو غزارة أو انقطاع).
- بعض النساء يعانين من صداع أو تقلبات مزاجية.
- قد تظهر كدمة أو ألم مؤقت مكان الزرع.
- لا تحمي من الأمراض المنقولة جنسيًا.
رغم هذه الآثار الجانبية المحتملة، تبقى شريحة منع الحمل من أكثر الوسائل كفاءة وراحة لكثير من النساء.
نصائح لاختيار أفضل وسيلة منع حمل
اختيار وسيلة منع الحمل لا يجب أن يكون عشوائيًا أو مبنيًا فقط على تجارب الآخرين، بل يتطلب تفكيرًا علميًا وطبّيًا دقيقًا. إليك أهم النصائح:
- استشيري طبيبًا مختصًا لتقييم حالتك الصحية وهرموناتك.
- ناقشي أهدافك: هل تريدين تأجيل الحمل لأشهر أم لسنوات؟
- فكّري في مدى التزامك: هل تستطيعين أخذ حبوب يوميًا أم تفضلين وسيلة طويلة المدى؟
- افهمي الآثار الجانبية لكل وسيلة، وتأكدي من عدم وجود موانع طبية.
- لا تترددي في تجربة وسيلة ثم تغييرها إذا لم ترتاحي لها.
من هنا، تتضح أهمية فهم ماهي افضل طرق منع الحمل حسب طبيعة كل امرأة وظروفها الخاصة.
اختيار الوسيلة المناسبة لتنظيم الحمل في بداية الزواج ليس قرارًا سهلًا، لكنه ضروري لضمان الاستقرار الصحي والنفسي للزوجين. سواء كنتِ تفكرين في الوسائل التقليدية أو الحديثة مثل شريحة منع الحمل، فإن استشارة الطبيب والتخطيط السليم هما مفتاح الراحة والأمان.
من أجل تسهيل الوصول إلى الرعاية الطبية، ننصحك باستخدام تطبيق Hospital MS – التطبيق الأول في مصر الذي يربط بين المستشفيات وأفضل الأطباء المؤهلين والمتخصصين في متابعة وسائل منع الحمل وعلاج الاضطرابات النسائية.
والأهم؟ يوفر Hospital MS زيارات منزلية مع طاقم طبي محترف، ليصلك العلاج والنصيحة أينما كنتِ، دون الحاجة للانتقال أو الانتظار في العيادات.
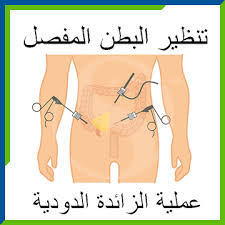
يعد التهاب الزائدة الدودية من أشهر الحالات الطارئة التي تستدعي التدخل الجراحي العاجل. ومن بين التقنيات الحديثة التي غيّرت ملامح العلاج، برزت عملية الزائدة بالمنظار كخيار فعّال وآمن مقارنة بالجراحة التقليدية.
لكن كيف تجرى هذه العملية؟ وهل هناك مضاعفات؟ وهل عملية الزائدة خطيرة؟
في هذا المقال المفسر، ستجد إجابة علمية وعملية عن كل ما يجب معرفته عن العملية، بدءًا من التقييم، مرورًا بالتخدير والتنفيذ، وانتهاءً بمرحلة التعافي، وتفاصيل سعر عملية الزائدة بالمنظار ونصائح ما بعد الجراحة.
أولًا: ما هي الزائدة؟ ولماذا يجب استئصالها؟
الزائدة الدودية هي عضو صغير يشبه الأنبوب، يقع في بداية القولون في الجزء الأيمن السفلي من البطن. عند التهابها، يشعر المريض بألم حاد ومفاجئ في هذا الجزء، وغالبًا ما يترافق مع غثيان، قيء، وارتفاع في درجة الحرارة.
ويُعد استئصال الزائدة الحل الوحيد لتفادي انفجارها ومضاعفاتها الشديدة.
ثانيًا: ما هي عملية الزائدة بالمنظار؟
عملية الزائدة بالمنظار هي إجراء جراحي يتم عبر أدوات دقيقة وكاميرا متصلة بشاشة، تُدخل جميعها من خلال 3 شقوق صغيرة في البطن، بهدف استئصال الزائدة دون فتح البطن بالكامل.
هذه التقنية تُعرف بـ Laparoscopic Appendectomy، وتُستخدم في الحالات التي يتم فيها اكتشاف الالتهاب مبكرًا، قبل أن تنفجر الزائدة أو تُحدث خُراجًا.
ثالثًا: طريقة إجراء عملية الزائدة بالمنظار (خطوة بخطوة)
1. التحضير قبل العملية:
- صيام 6–8 ساعات قبل الجراحة.
- فحوصات دم وأشعة (مثل الموجات الصوتية أو الأشعة المقطعية).
- تقييم الحالة العامة والتأكد من ملاءمة المريض للتخدير.
2. التخدير:
تتم عملية الزائدة بالمنظار تحت تخدير كلي، حيث يكون المريض نائمًا ولا يشعر بأي ألم طوال العملية.
3. خطوات العملية:
- يقوم الجراح بعمل ثلاث فتحات صغيرة (0.5 – 1 سم): واحدة في السرة، واثنتين في أسفل البطن.
- يتم ضخ غاز ثاني أكسيد الكربون في البطن لرفع جدار البطن وإتاحة الرؤية.
- إدخال كاميرا عبر إحدى الفتحات، وأدوات دقيقة من الفتحات الأخرى.
- تحديد مكان الزائدة بدقة، ثم قطعها وفصلها باستخدام أداة كيّ أو مشابك جراحية.
- إخراج الزائدة عبر إحدى الفتحات.
- تنظيف تجويف البطن إذا وُجدت صديد أو سوائل.
- إغلاق الجروح بغرز صغيرة أو لاصق طبي.
4. مدة العملية:
تستغرق عادة 30 إلى 60 دقيقة، ويمكن أن تطول في حال وجود مضاعفات كخُراج أو انفجار الزائدة.
رابعًا: هل عملية الزائدة خطيرة؟
يتساءل الكثيرون: هل عملية الزائدة خطيرة؟
الإجابة العلمية:
لا، عملية الزائدة بالمنظار آمنة بنسبة كبيرة جدًا، خاصة إذا أُجريت في الوقت المناسب.
ومع ذلك، تظل هناك مخاطر بسيطة مثل:
- التحسس من التخدير.
- حدوث نزيف طفيف.
- عدوى في موضع الجرح.
- تسرّب براز في حالة انفجار الزائدة (نادرًا).
لكن تكرارًا، فإن عملية الزائدة ليست خطيرة إذا أُجريت فور تشخيص الالتهاب.
خامسًا: مضاعفات بعد عملية الزائدة
رغم أن فترة النقاهة قصيرة، إلا أن بعض المرضى قد يعانون من مضاعفات بعد عملية الزائدة، خاصة إن لم يتم اتباع التعليمات الطبية بدقة:
المضاعفات المتوقعة:
- ألم في البطن لعدة أيام.
- انتفاخ أو غازات بسبب الهواء المستخدم في المنظار.
- غثيان مؤقت بعد التخدير.
- تورم أو احمرار طفيف في الجرح.
المضاعفات التي تستدعي الطبيب:
- حرارة مرتفعة مستمرة.
- ألم يزداد سوءًا بدلًا من التحسن.
خروج إفرازات أو صديد من الجرح. - قيء مستمر أو إمساك طويل.
يجب مراجعة الطبيب فورًا لتجنب تفاقم مضاعفات بعد عملية الزائدة.
سادسًا: سعر عملية الزائدة بالمنظار
تتفاوت سعر عملية الزائدة بالمنظار بحسب عدة عوامل:
- نوع المستشفى (حكومي – خاص – دولي).
- خبرة الجراح.
- وجود مضاعفات مثل انفجار الزائدة.
- فحوصات ما قبل الجراحة.
يشمل سعر عملية الزائدة بالمنظار عادة: الجراحة، التخدير، يوم إقامة، والأدوية بعد العملية.
سابعًا: نصائح بعد عملية الزائدة
بعد الخروج من المستشفى، إليك أهم نصائح بعد عملية الزائدة لضمان تعافٍ سليم:
1. العناية بالجرح:
- تنظيف الشقوق بلطف بالماء والصابون الطبي.
- تجنّب وضع أي مراهم إلا بوصفة طبية.
- تغيير الشاش حسب تعليمات الطبيب.
2. الراحة والحركة:
- راحة تامة أول يومين.
- المشي الخفيف ضروري لمنع الجلطات وتحريك الأمعاء.
- لا تمارس مجهودًا كبيرًا لمدة أسبوع على الأقل.
3. النظام الغذائي:
- في أول يوم: سوائل فقط.
- ثاني يوم: طعام خفيف وسهل الهضم (شوربة – زبادي – أرز).
- ثالث يوم فصاعدًا: العودة التدريجية للنظام الغذائي العادي.
4. المتابعة الطبية:
- زيارة العيادة خلال أسبوع لفحص الجرح.
- متابعة نتائج التحاليل إذا طُلبت.
- تناول المضادات الحيوية بانتظام.
الالتزام بهذه النصائح بعد عملية الزائدة يساعد على شفاء أسرع وتقليل فرص العودة إلى المستشفى.
لم تعد عملية الزائدة بالمنظار مخيفة كما كانت في الماضي، بل أصبحت خيارًا آمنًا وسريعًا للسيطرة على التهاب الزائدة قبل تفاقمه. كلما كان التشخيص والعلاج مبكرًا، كلما قلت مضاعفات بعد عملية الزائدة وسرّعت العودة لحياتك الطبيعية.
ولتسهيل الوصول إلى الأطباء المؤهلين، ننصحك باستخدام تطبيق Hospital MS – التطبيق الأول في مصر لمساعدة المرضى والمستشفيات في إيجاد أفضل الأطباء المتخصصين في الجراحة العامة بسرعة وبضغطة واحدة.
والأهم؟ يوفر التطبيق زيارات منزلية لمتابعة حالتك قبل أو بعد العملية، دون الحاجة للتنقل أو الانتظار في العيادات.
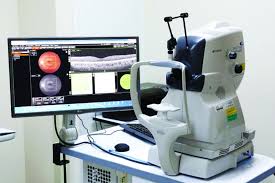
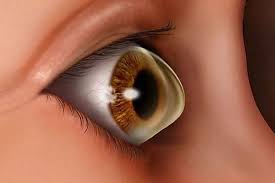
تعد القرنية المخروطية من الأمراض البصرية الشائعة نسبيًا، والتي تُصيب فئة الشباب غالبًا، وتؤثر بشكل تدريجي على جودة الرؤية. هي حالة تتغيّر فيها بنية القرنية من الشكل الطبيعي (القبة الكروية) إلى شكل مخروطي، مما يسبب انكسارًا غير طبيعي للضوء داخل العين.
في هذا المقال، سنتعرف سويًا على ما هي القرنية المخروطية، اعراضها، أسبابها، شكلها، وكيفية علاج القرنية المخروطية بمختلف الطرق الحديثة.
ما هي القرنية المخروطية؟
القرنية المخروطية هي حالة مرضية تصيب قرنية العين، وهي الطبقة الشفافة الأمامية التي تُغطي القزحية والحدقة. في الوضع الطبيعي، تكون القرنية كروية الشكل لتكسر الضوء بشكل دقيق يساهم في وضوح الرؤية.
في حالة القرنية المخروطية، تبدأ القرنية تدريجيًا بفقدان سمكها وتتحوّل إلى شكل يشبه المخروط. هذا التشوّه يُحدث تغيرات كبيرة في انكسار الضوء، مما يؤدي إلى رؤية ضبابية، مشوشة، أو مزدوجة.
غالبًا ما تبدأ القرنية المخروطية في مرحلة المراهقة أو أوائل العشرينات، وتزداد سوءًا مع الوقت إذا لم يتم اكتشافها وعلاجها مبكرًا.
ما هي اعراض القرنية المخروطية؟
مع تطور الحالة، تزداد اعراض القرنية المخروطية وضوحًا. وتتنوع الأعراض بحسب درجة التقدم وشكل القرنية.
أبرز اعراض القرنية المخروطية:
- تشوّش في الرؤية لا يتحسن باستخدام النظارات.
- حساسية مفرطة للضوء والوهج.
- رؤية هالات أو ظلال حول الأضواء.
- تدهور سريع في النظر خلال فترة قصيرة.
- الحاجة لتغيير النظارات أو العدسات كثيرًا دون تحسن فعلي.
- ازدواج في الرؤية بعين واحدة.
- في المراحل المتقدمة، قد يشعر المريض بعدم انتظام سطح العين، وكأن هناك “نتوءًا” عند لمس العين المغلقة.
إذا لاحظت أيًّا من هذه اعراض القرنية المخروطية، فمن الضروري مراجعة طبيب العيون لإجراء فحص القرنية بالأجهزة المتخصصة.
ما هي اسباب القرنية المخروطية؟
رغم أن السبب الدقيق لا يزال غير معروف تمامًا، إلا أن الدراسات حدّدت عدة عوامل تساهم في تطور القرنية المخروطية.
أهم اسباب القرنية المخروطية:
- العوامل الوراثية: وجود تاريخ عائلي للحالة.
- فرك العين المتكرر والعنيف: خاصة عند المصابين بالحساسية أو الجفاف.
- اضطرابات في النسيج الضام: مثل متلازمة مارفان.
- التعرض المزمن للأشعة فوق البنفسجية دون حماية.
- مشاكل خلقية أو ضعف في كولاجين القرنية.
بعض المرضى يصابون بالحالة في عين واحدة، بينما يُصاب البعض الآخر في كلتا العينين. لذلك، فهم اسباب القرنية المخروطية يساعد في الوقاية أو تأخير تطورها.
ما هو شكل القرنية المخروطية؟
لفهم المرض بصريًا، من المهم التعرف على شكل القرنية المخروطية مقارنة بالقرنية الطبيعية.
مقارنة سريعة:
- القرنية الطبيعية: شكل نصف كروي متماثل، يسمح بانكسار الضوء بشكل منتظم.
- شكل القرنية المخروطية: مدبّب أو مخروطي غير منتظم، يشبه القمع أو القطرة المقلوبة.
هذا التغير في شكل القرنية المخروطية يؤثر على توزع الضوء داخل العين، مما يُسبب الاستجماتيزم غير المنتظم (Astigmatism) وتشوش الرؤية، ويظهر بوضوح في تصوير طبوغرافيا القرنية.
طرق علاج القرنية المخروطية:
يتوقف علاج القرنية المخروطية على شدة الحالة ودرجة التشوّه في القرنية. في المراحل المبكرة، يمكن الاكتفاء بالعلاج التحفظي، بينما تتطلب الحالات المتقدمة تدخلاً طبيًا أو جراحيًا.
أنواع علاج القرنية المخروطية:
-
النظارات الطبية أو العدسات اللينة
مناسبة للمراحل الأولى، حيث تكون تشوهات القرنية بسيطة.
-
العدسات الصلبة (RGP)
توفر رؤية أوضح لأنها تغطي السطح غير المنتظم للقرنية.
-
العدسات الهجينة أو الصلبة الكبيرة (Scleral lenses)
مناسبة للحالات المتوسطة إلى الشديدة، توفر ثباتًا وراحة أكبر.
-
علاج تثبيت القرنية (Cross-Linking)
يقوم الطبيب باستخدام قطرات فيتامين B2 مع الأشعة فوق البنفسجية لتقوية أنسجة القرنية وإبطاء تطور المرض.
يعد هذا الخيار شائعًا اليوم في علاج القرنية المخروطية المبكر.
-
زراعة الحلقات داخل القرنية (Intacs)
عبارة عن شرائح بلاستيكية تُزرع داخل طبقات القرنية لتقويم شكلها.
-
زراعة القرنية
تجرى في الحالات الشديدة التي لا تنجح فيها أي من الطرق السابقة. يتم استبدال القرنية المتضررة بأخرى من متبرع.
اختيار خطة علاج القرنية المخروطية يعتمد على نتائج فحص الطبوغرافيا وسُمك القرنية، وعمر المريض، مدى استقراره البصري.
متى يجب زيارة الطبيب في حالات القرنية المخروطية؟
من الضروري أن تكون على دراية بـ متى يجب زيارة الطبيب عند ظهور مؤشرات مبكرة على تغيرات في الرؤية، فقد يكون التدخل المبكر هو الفارق بين علاج بسيط واحتياج لزراعة قرنية في المراحل المتقدمة.
إليك أبرز الحالات التي تستوجب زيارة طبيب العيون فورًا:
- عدم وضوح الرؤية رغم استخدام نظارات جديدة.
- حساسية غير معتادة للضوء أو الشعور بوهج مزعج أثناء القيادة ليلًا.
- رؤية مزدوجة أو مشوشة في عين واحدة.
- تدهور سريع في النظر خلال أشهر قليلة.
- رؤية هالات حول الأضواء، خصوصًا في المساء.
- تاريخ عائلي للإصابة بـ القرنية المخروطية.
الفحص المبكر، خاصة فحص طبوغرافيا القرنية، قد يُجنّبك الوصول لمراحل متقدمة من القرنية المخروطية ويمنحك فرصة للعلاج غير الجراحي مثل التثبيت الضوئي.
القرنية المخروطية حالة قابلة للعلاج والسيطرة عليها إذا تم اكتشافها مبكرًا. تبدأ بسيطة، لكنها قد تتطور إلى مراحل تؤثر بشكل كبير على جودة الحياة إن لم تعالج. لذلك، من المهم الانتباه إلى اعراض القرنية المخروطية ومراجعة الطبيب عند الشعور بأي تغيّر في الرؤية.
لا تؤجل زيارة الطبيب، خاصة مع توافر خيارات فعالة وحديثة لـ علاج القرنية المخروطية مثل التثبيت الضوئي والعدسات المخصصة.
مع تطبيق Hospital MS، أصبح بإمكانك الوصول إلى أفضل أطباء العيون المتخصصين في علاج القرنية المخروطية في مصر. كما يوفر التطبيق خدمة زيارات منزلية للكشف الأولي أو المتابعة بعد العلاج، مما يوفر الوقت والجهد على المريض.
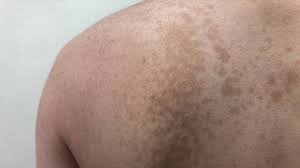
قد تظهر بقع فاتحة أو داكنة على الجلد بشكل مفاجئ، مما يثير القلق لدى كثيرين. أحد أكثر هذه الحالات شيوعًا هو مرض السعفة المبرقشة، والذي يُعرف أيضًا بالتينيا الملونة. فـ ما هي السعفة المبرقشة؟ وما أسبابها؟ وكيف يمكن علاجها بفعالية؟ في هذا المقال نُسلط الضوء على كل ما تحتاج معرفته حول هذا المرض الجلدي المزعج.
ما هي السعفة المبرقشة؟
السعفة المبرقشة هي عدوى فطرية سطحية تُصيب الجلد وتسبب تغيرًا في لونه. تنجم عن فطر يدعى Malassezia يعيش طبيعيًا على سطح الجلد، لكنه قد ينمو بشكل مفرط في ظروف معينة، ما يؤدي إلى ظهور بقع متغيرة اللون، غالبًا في الظهر، الصدر، الكتفين، أو الرقبة.
تُسمى “مبرقشة” بسبب البقع المتناثرة بألوان مختلفة على الجلد، حيث قد تكون أفتح أو أغمق من لون البشرة الطبيعي. ولهذا السبب يُطرح السؤال كثيرًا: ما هي السعفة المبرقشة؟ والإجابة ببساطة أنها عدوى فطرية غير معدية ولكنها مزعجة من الناحية الجمالية.
ما هي أعراض السعفة المبرقشة؟
تتنوع أعراض السعفة المبرقشة بين الأشخاص، ولكن غالبًا ما تشمل:
- ظهور بقع غير منتظمة الشكل بلون أفتح أو أغمق من لون الجلد.
- عدم وجود حكة واضحة، أو حكة خفيفة أحيانًا.
- جفاف أو تقشر خفيف في مكان البقع.
- زيادة وضوح البقع بعد التعرض للشمس.
- غالبًا ما تُلاحظ في المناطق الدهنية من الجلد، مثل الظهر والصدر.
من المهم معرفة أن أعراض السعفة المبرقشة قد تتشابه مع أمراض جلدية أخرى، لذا يُفضّل التشخيص الطبي لتأكيد الحالة.
ما هي أسباب السعفة المبرقشة؟
بعد أن عرفنا ما هي السعفة المبرقشة، من المهم معرفة أسبابها. العوامل التي تساعد على نمو الفطر بشكل زائد تشمل:
- التعرق المفرط.
- الرطوبة والحرارة العالية.
- البشرة الدهنية.
- ضعف الجهاز المناعي.
- استخدام مستحضرات دهنية على الجلد.
- التغيّرات الهرمونية، خاصة في سن المراهقة.
هذه العوامل تُهيئ البيئة المثالية لظهور مرض السعفة المبرقشة، خاصة في فصل الصيف أو في المناطق ذات المناخ الرطب.
طرق علاج السعفة المبرقشة:
رغم أن المرض ليس خطيرًا، إلا أن علاج السعفة المبرقشة يتطلب بعض الصبر والالتزام، خاصة لتفادي عودة الفطريات مجددًا. تتوفر العديد من الطرق لعلاجها، منها:
1. العلاجات الموضعية
- كريمات مضادة للفطريات مثل الكيتوكونازول أو كلوتريمازول.
- شامبوهات طبية تحتوي على مادة السيلينيوم أو الزنك بيريثيون، وتُستخدم على الجسم وليس فقط الشعر.
- غسول مضاد للفطريات يُستخدم يوميًا لمدة أسبوعين.
2. الأدوية الفموية
في الحالات الشديدة أو المتكررة، قد يصف الطبيب أدوية مضادة للفطريات عن طريق الفم مثل “فلوكونازول” أو “إيتراكونازول”.
3. العلاجات الطبيعية (مكملة وليست بديلة)
- خل التفاح المخفف كمضاد فطري طبيعي.
- زيت شجرة الشاي المعروف بخصائصه المضادة للفطريات.
مع التأكيد على استشارة الطبيب قبل استخدام هذه الطرق.
هل يمكن علاج السعفة المبرقشة نهائيًا؟
نعم، ولكن مع احتمال عودتها في حال لم تتم معالجة الأسباب مثل التعرق الزائد أو العناية غير المناسبة بالبشرة. لذلك فإن علاج السعفة المبرقشة لا يقتصر فقط على الأدوية، بل يتطلب اهتمامًا دائمًا بنظافة الجلد والوقاية.
الفرق بين السعفة المبرقشة وغيرها من الأمراض الجلدية
من المهم التفريق بين مرض السعفة المبرقشة وأمراض مثل البهاق أو الإكزيما أو النخالة البيضاء، لأن كل منها يتطلب علاجًا مختلفًا. التشخيص الطبي يضمن البدء في علاج السعفة المبرقشة بشكل صحيح.
نصائح للوقاية من السعفة المبرقشة
- الاستحمام اليومي خاصة بعد التعرق.
- تجنب مشاركة المناشف أو الملابس الشخصية.
- اختيار الملابس القطنية الخفيفة.
- تقليل استخدام الزيوت والكريمات الثقيلة على الجلد.
- استخدام شامبو مضاد للفطريات كل فترة خاصة في الصيف.
الآن وقد تعرفت على ما هي السعفة المبرقشة، يمكنك ملاحظة أنها ليست مرضًا خطيرًا، ولكنها قد تؤثر على مظهر البشرة وثقة الشخص بنفسه. الأهم هو معرفة أعراض السعفة المبرقشة ومتى يجب البدء بـ علاج السعفة المبرقشة من خلال استشارة الطبيب المختص، واتباع نمط حياة صحي يساعد على الوقاية.
وفي النهاية، إذا كنت تعاني من مرض السعفة المبرقشة وتبحث عن علاج فعّال، لا تتردد في مراجعة طبيب الجلدية، أو الاستعانة بتطبيقات طبية موثوقة مثل تطبيق ms تساعدك على اختيار أفضل الأطباء والحجز بسهولة في العيادات المتخصصة.
يعتبر مسمار القدم من المشكلات الجلدية المزعجة التي تصيب الكثير من الأشخاص نتيجة احتكاك أو ضغط متكرر على القدم، ما يؤدي إلى تكون طبقات صلبة ومؤلمة في مناطق محددة. تختلف الأسباب وتتنوع الأعراض، لكن في كل الحالات يبقى الهدف هو علاج مسمار القدم نهائيا وتجنب تكرار الإصابة. في هذا المقال، سنستعرض اسباب مسمار القدم، وطرق العلاج المختلفة، بالإضافة إلى توضيح الفرق بين الأنواع الشائعة مثل مسمار الكعب ومسمار القدم الداخلي، مع توضيح شكل مسمار القدم باستخدام الشرح المبسط.
ما هو مسمار القدم؟
مسمار القدم هو عبارة عن طبقة سميكة من الجلد المتقرن تتكوّن نتيجة احتكاك أو ضغط مزمن. غالبًا ما يظهر في أصابع القدم أو في باطن القدم أو الكعب. ويكون مصحوبًا بالألم عند المشي أو ارتداء الأحذية الضيقة.
شكل مسمار القدم
شكل مسمار القدم يختلف حسب نوعه ومكان ظهوره، لكنه عادة ما يظهر كمنطقة صغيرة دائرية من الجلد السميك، وقد يكون لها رأس مركزي صلب. يمكن أن يكون سطحيًا أو عميقًا داخل الجلد، وغالبًا ما يكون لونه مائل إلى الأصفر أو الأبيض، وأحيانًا يكون مصحوبًا باحمرار أو التهاب حوله.
لمن يبحث عن توضيح بصري، فإن البحث عن مسمار القدم بالصور يوفّر فهمًا أفضل لشكل الإصابة وأنواعها.
=
ما هي اسباب مسمار القدم؟
من المهم فهم اسباب مسمار القدم لتجنّب تكراره بعد العلاج. إليك أبرز الأسباب:
- ارتداء أحذية ضيقة أو غير مناسبة
- المشي لفترات طويلة أو الوقوف لساعات متواصلة
- احتكاك دائم في نقطة معينة من القدم
- تشوهات في شكل القدم أو الأصابع
- المشي دون حذاء على أسطح صلبة
في حال تجاهل هذه العوامل، فإن خطر ظهور مسمار القدم الداخلي أو تكرار مسمار الكعب يكون أعلى.
ما هي أنواع مسمار القدم؟
- مسمار القدم الخارجي
يظهر على السطح الخارجي من أصابع القدم أو باطن القدم، ويكون بارزًا وظاهرًا. - مسمار القدم الداخلي
هذا النوع يكون أكثر عمقًا، وغالبًا ما يكون مؤلمًا بشدة لأنه ينمو نحو الداخل ويضغط على الأعصاب. - مسمار الكعب
يظهر في المنطقة السفلية من الكعب، وقد يتسبب في ألم شديد أثناء المشي أو الوقوف، وهو من أكثر الحالات التي تستدعي تدخلًا سريعًا لـ علاج مسمار الكعب.
هل يمكن علاج مسمار القدم نهائيا؟
من حسن الحظ أن هناك عدة طرق فعالة تساعد في علاج مسمار القدم نهائيا، سواء بوسائل طبية أو طبيعية، أو عبر استخدام تقنيات حديثة. فيما يلي أهم الطرق:
1. العلاج بالطرق الطبية
-
الكريمات المقشرة
تحتوي على حمض الساليسيليك، وتعمل على تليين الجلد الميت وإزالته تدريجيًا.
-
اللاصقات الطبية
توضع على موضع المسمار وتحتوي على مواد تقشر الجلد بشكل تدريجي.
-
التدخل الجراحي البسيط أو الليزر
يستخدم الطبيب أدوات دقيقة لإزالة المسمار من جذوره. هذه الطريقة فعالة جدًا في علاج مسمار القدم نهائيا، خاصة في حالات مسمار القدم الداخلي.
2. علاج مسمار الكعب
- استخدام وسادات خاصة للكعب تقلل من الضغط على المسمار.
- تقويم العظام في حال وجود تشوهات تؤدي إلى الضغط المستمر.
- تمارين إطالة عضلات القدم قد تساعد أيضًا في تخفيف الألم.
3. العلاجات المنزلية والطبيعية
- نقع القدمين في الماء الدافئ مع الملح لتليين الجلد.
- استخدام حجر الخفاف لفرك المنطقة المتصلبة بعد النقع.
- زيت الخروع أو زيت الزيتون لترطيب الجلد وتقليل الاحتكاك.
- الثوم أو خل التفاح يُعتقد أن لهما خصائص مضادة للبكتيريا ومفيدة في تقليل سمك الجلد.
لكن هذه الطرق تتطلب وقتًا طويلًا ومتابعة مستمرة، ولا تُستخدم في الحالات الشديدة أو المؤلمة.
متى يجب زيارة الطبيب؟
ينصح بزيارة الطبيب في الحالات التالية:
- استمرار الألم رغم العلاج المنزلي
- ظهور مسمار القدم الداخلي بعمق أو التهاب
- وجود أمراض مزمنة مثل السكري
- تكرار مسمار الكعب أو زيادة حجمه
في هذه الحالات، فإن علاج مسمار القدم يتطلب تدخلًا متخصصًا لتجنّب المضاعفات.
ما هي طرق الوقاية من مسمار القدم؟
بعد النجاح في علاج مسمار القدم نهائيا، من الضروري اتباع خطوات الوقاية لتفادي ظهوره مجددًا:
- اختيار الأحذية الطبية المناسبة والمريحة
- استخدام وسادات للقدم أو فرش ناعم لتقليل الضغط
- المحافظة على ترطيب القدم يوميًا
- تجنب المشي حافيًا على الأرضيات الصلبة
- فحص القدمين بانتظام، خاصة لدى مرضى السكري
مسمار القدم مشكلة جلدية شائعة، لكنها مزعجة وقد تعيق الحركة اليومية. سواء كان مسمار القدم الداخلي أو مسمار الكعب، فإن التشخيص المبكر واختيار العلاج المناسب يضمنان راحة طويلة الأمد. تذكّر دائمًا أن الحلول المؤقتة ليست كافية، وأن الطريق الأفضل هو علاج مسمار القدم نهائيا عبر فهم اسباب مسمار القدم واختيار الأسلوب العلاجي الصحيح.
وفي حال استمرت الأعراض أو لم تتحسن، فلا تتردد في زيارة الطبيب المختص، واستخدام تطبيقات طبية موثوقة مثل MS التي تساعدك على حجز استشارات فورية مع أمهر أطباء الجلدية والعظام في مصر، وتوصيلك بأفضل العيادات المجهزة لعلاج مسمار القدم بأحدث الوسائل.
يلعب فيتامين أ دورًا مهمًا في دعم الصحة العامة للإنسان، خاصة في ما يتعلق بصحة العين، ونمو الخلايا، وتعزيز جهاز المناعة. ومع ذلك، فإن نقص فيتامين أ يعد من الحالات الشائعة في كثير من المجتمعات، خاصة في الدول النامية. من المهم التعرف على أعراض نقص فيتامين ا و علامات نقص فيتامين ا لتجنب المضاعفات الصحية الخطيرة، معرفة اسباب نقص فيتامين ا للوقاية والعلاج الفعال.
ما هو فيتامين أ؟
فيتامين أ هو فيتامين قابل للذوبان في الدهون، ويُخزن في الكبد، ويوجد في شكلين رئيسيين:
- الريتينول (في المصادر الحيوانية مثل الكبد، الحليب، والبيض)
- الكاروتينات (مثل بيتا كاروتين في الفواكه والخضروات البرتقالية والخضراء)
يعتبر فيتامين أ ضروريًا لصحة العيون، ويدخل في عملية الرؤية الليلية، كما يساعد في تعزيز مناعة الجسم ونمو الأنسجة والخلايا.
ما هي اعراض نقص فيتامين ا؟
تختلف اعراض نقص فيتامين ا باختلاف مستوى النقص ومدته، ومن أبرز أعراض نقص فيتامين ا التي يجب الانتباه لها:
-
جفاف العين وصعوبة الرؤية الليلية
- تُعد واحدة من أولى علامات نقص فيتامين ا. حيث يواجه الشخص صعوبة في الرؤية في الإضاءة الخافتة، وهي حالة تُعرف بالعمى الليلي.
-
جفاف الجلد وتشقق الشفاه
- نقص فيتامين ا يؤثر على الجلد، مما يؤدي إلى جفافه وتشقق الشفاه وظهور القشور.
-
تكرار العدوى
- لأن فيتامين أ مهم للمناعة، فإن نقصه يزيد من خطر الإصابة بعدوى الجهاز التنفسي، والمعدة، وحتى التهابات الجلد.
-
بطء التئام الجروح
- يعد هذا من أعراض نقص فيتامين ا التي تؤثر على تجدد الخلايا، مما يبطئ شفاء الجروح أو القروح.
-
مشاكل في النمو لدى الأطفال
- الأطفال الذين يعانون من نقص فيتامين ا قد يواجهون مشاكل في النمو الجسدي والعقلي.
علامات نقص فيتامين ا المبكرة والمتأخرة
العلامات المبكرة:
- جفاف العين
- إرهاق وضعف عام
- صعوبة في التركيز
خشونة في الجلد
العلامات المتأخرة:
- تقرحات في القرنية (التي قد تؤدي للعمى)
- تغير لون الجلد للأصفر
- هشاشة الأظافر وتساقط الشعر
- فقر الدم
كل هذه تعد من علامات نقص فيتامين ا التي تستدعي زيارة الطبيب فورًا.
ما هي اسباب نقص فيتامين ا؟
هناك عدة أسباب نقص فيتامين ا، بعضها يتعلق بالتغذية، وبعضها يرتبط بأمراض أو حالات مرضية، منها:
-
سوء التغذية
- اتباع نظام غذائي يفتقر إلى الأطعمة الغنية بفيتامين أ، مثل الكبد، والبيض، والجزر، والبطاطا الحلوة.
-
سوء الامتصاص
- مثل حالات التليف الكبدي، الداء الزلاقي (السيلياك)، أو أمراض البنكرياس، التي تمنع الجسم من امتصاص فيتامين أ بشكل كافٍ.
-
الإصابة بأمراض الكبد
- لأن فيتامين أ يُخزن في الكبد، فإن أي خلل في الكبد قد يؤدي إلى استنزاف المخزون.
-
مشاكل في القناة الهضمية
- أمراض الجهاز الهضمي مثل التهاب القولون أو مرض كرون تؤثر على امتصاص الفيتامينات.
-
نقص البروتين
- فيتامين أ يحتاج إلى البروتينات للانتقال عبر الجسم، ونقص البروتين يعطل هذه العملية.
كيف يتم تشخيص نقص فيتامين أ؟
يعتمد الطبيب في التشخيص على:
- الفحص السريري لتحديد اعراض نقص فيتامين ا وعلامات نقص فيتامين ا
- إجراء تحاليل الدم لقياس مستويات فيتامين أ
- تقييم التاريخ الغذائي للمريض
- فحص العين، خاصة في حالة الشك في وجود جفاف أو تقرحات بالقرنية
ما هي طرق علاج نقص فيتامين ا؟
-
العلاج الغذائي
أهم خطوات علاج نقص فيتامين ا هي تعديل النظام الغذائي، ليشمل الأطعمة التالية:
- الكبدة (أغنى مصدر طبيعي بفيتامين أ)
- منتجات الألبان كاملة الدسم
- البيض
- الجزر، السبانخ، البطاطا الحلوة، والمانجو
2. المكملات الغذائية
يصف الطبيب مكملات فيتامين أ بجرعات مناسبة حسب عمر المريض وحالته. يجب عدم الإفراط فيها لتجنب التسمم.
3. العلاج بالأدوية الموضعية
إذا ظهرت أعراض نقص فيتامين ا على الجلد أو العين، يمكن استخدام قطرات مرطبة للعين أو كريمات تحتوي على الريتينول.
4. علاج الأمراض المصاحبة
في حالة وجود أمراض في الجهاز الهضمي أو الكبد، يجب علاجها بالتوازي لضمان امتصاص الفيتامين.
الوقاية من نقص فيتامين أ
لمنع حدوث نقص فيتامين ا أو ظهور اعراض نقص فيتامين ا، يُنصح بما يلي:
- تناول نظام غذائي متوازن
- التركيز على الخضروات الورقية والفواكه الملونة
- الاهتمام بصحة الكبد والجهاز الهضمي
- مراجعة الطبيب دوريًا للأطفال والحوامل وكبار السن
هل نقص فيتامين أ خطير؟
نعم، نقص فيتامين ا يمكن أن يكون خطيرًا في حال إهماله، خاصة أنه أحد الأسباب الرئيسية للعمى القابل للعلاج في الأطفال في الدول النامية. كما أن ضعف المناعة الناتج عنه يزيد من التعرض للأمراض والمضاعفات الأخرى.
يُعد نقص فيتامين أ مشكلة صحية يمكن الوقاية منها بسهولة بالتغذية الجيدة والتشخيص المبكر. لا تهمل أعراض نقص فيتامين ا أو علامات نقص فيتامين ا مثل جفاف العين أو الجلد، لأن الأمر قد يتطور إلى مضاعفات خطيرة.
لذا، من المهم دائمًا استشارة الطبيب فورًا، وفي هذا الإطار يأتي دور موقع MS، التطبيق الأول في مصر الذي يربط المرضى بأكثر الأطباء كفاءة واحترافية، مع إمكانية الحصول على زيارات طبية منزلية عالية الجودة. ساعدنا في القضاء على مشكلة نقص الأطباء ووفّر على نفسك عناء الانتظار.